Generalidades
La gripe estacional es una infección vírica aguda y los virus de la gripe circulan por todo el mundo.
Patógeno
Hay cuatro tipos de virus de la gripe estacional: A, B, C y D. Los causantes de las epidemias estacionales son los virus gripales de tipo A y B.
- Los virus de la gripe A se clasifican en subtipos en función de las combinaciones de dos proteínas de su superficie: la hemaglutinina (HA) y la neuraminidasa (NA). Los subtipos actualmente circulantes en el ser humano son el A(H1N1) y el A(H3N2). El A(H1N1) también se conoce como A(H1N1)pdm09, pues fue el causante de la pandemia de 2009 y posteriormente sustituyó al virus de la gripe estacional A(H1N1) que circulaba hasta entonces. Todas las pandemias conocidas han sido causadas por virus gripales de tipo A.
- Los virus de tipo B no se clasifican en subtipos, pero los circulantes actualmente pueden dividirse en dos linajes B/Yamagata y B/Victoria.
- Los virus de tipo C se detectan con menos frecuencia y suelen causar infecciones leves, por lo que carecen de importancia desde el punto de vista de la salud pública.
- Los virus de tipo D afectan principalmente al ganado y no parecen ser causa de infección ni enfermedad en el ser humano.

Signos y síntomas
La gripe estacional se caracteriza por el inicio súbito de fiebre, tos (generalmente seca), dolores musculares, articulares, de cabeza y garganta, intenso malestar y abundante secreción nasal. La tos puede ser intensa y durar 2 semanas o más. La fiebre y los demás síntomas suelen desaparecer en la mayoría de los casos en el plazo de una semana, sin necesidad de atención médica. No obstante, en personas con alto riesgo (véase más abajo) la gripe puede ser una enfermedad grave, e incluso mortal.
La enfermedad puede ser leve, grave o incluso mortal. La hospitalización y la muerte son más frecuentes en grupos de alto riesgo. Se calcula que las epidemias anuales causan 3 a 5 millones de casos graves y 290.000 a 650.000 muertes.
En los países industrializados, la mayoría de las muertes relacionadas con la gripe se producen en mayores de 65 años (1). Las epidemias pueden causar gran absentismo laboral/escolar y pérdidas de productividad. Las clínicas y hospitales pueden verse desbordados durante los periodos de máxima actividad de la enfermedad.
No se conocen bien los efectos de las epidemias estacionales en los países en desarrollo, pero las investigaciones indican que el 99% de las muertes de menores de 5 años con infecciones de las vías respiratorias inferiores relacionadas con la gripe se producen en esos países (2).
Epidemiología
Puede verse afectado cualquier grupo de edad, aunque unos corren más riesgos que otros.
- Las personas con mayor riesgo de enfermedad grave o complicaciones son las embarazadas, los menores de 59 meses, los ancianos y los pacientes con enfermedades crónicas (cardiacas, pulmonares, renales, metabólicas, del desarrollo neurológico, hepáticas o hematológicas) o inmunodepresión (por VIH/sida, quimioterapia, corticoterapia o neoplasias malignas).
- Debido a su exposición a los pacientes, los profesionales sanitarios corren gran riesgo de infectarse por los virus de la gripe y de transmitirlos, sobre todo a personas vulnerables.
La gripe estacional tiene fácil propagación y se transmite rápidamente en entornos como las escuelas y las residencias de ancianos. Al toser o estornudar, las personas infectadas dispersan en el aire, a distancias de hasta 1 metro, gotículas infecciosas (con virus), infectando así a las personas cercanas que inspiran esas gotículas. El virus también puede transmitirse por las manos contaminadas. Para prevenir la transmisión hay que lavarse las manos frecuentemente y cubrirse la boca y la nariz con un pañuelo al toser. En los climas templados las epidemias estacionales se producen sobre todo durante el invierno, mientras que en las regiones tropicales pueden aparecer durante todo el año, produciendo brotes más irregulares.
El periodo de incubación (tiempo transcurrido entre la infección y la aparición de la enfermedad) es de unos 2 días, pero oscila entre 1 y 4 días.
Diagnóstico
La mayoría de los casos humanos de gripe se diagnostican por la clínica. Sin embargo, otros virus respiratorios, como los rinovirus, el virus sincitial respiratorio, los virus parainfluenza y los adenovirus, también pueden causar síndromes gripales que dificultan el diagnóstico diferencial durante los periodos de baja actividad gripal y fuera de las situaciones de epidemia.
Para establecer un diagnóstico definitivo es necesario obtener muestras respiratorias adecuadas y realizar pruebas de laboratorio. La obtención, almacenamiento y transporte adecuados de las muestras respiratorias es el primer paso esencial para la detección de las infecciones por virus gripales mediante pruebas de laboratorio. La confirmación se realiza habitualmente mediante detección directa de antígenos, aislamiento del virus o detección del RNA específico del virus por PCR-RT (reacción en cadena de la polimerasa con retrotranscriptasa) en muestras de secreciones faríngeas, nasales o nasofaríngeas o de aspirados o lavados traqueales. La OMS ha publicado diversas orientaciones sobre las técnicas de laboratorio y las actualiza periódicamente.
En el medio clínico se utilizan pruebas diagnósticas rápidas, pero su sensibilidad es baja en comparación con la PCR-RT, y su fiabilidad depende en gran medida de las condiciones de utilización.
 Tratamiento
Tratamiento
Pacientes con gripe estacional no complicada:
Los pacientes que no pertenezcan a grupos de riesgo deben recibir tratamiento sintomático y ser advertidos de que, si presentan síntomas, se queden en casa para reducir el riesgo de transmisión. El tratamiento se centra en el alivio de los síntomas, como la fiebre. Si su estado se deteriora, deben buscar atención médica. Los que pertenezcan a grupos con alto riesgo de padecer enfermedad grave o complicaciones (véase más arriba) deben recibir antivíricos lo antes posible, además del tratamiento sintomático.
Los pacientes con enfermedad grave o progresiva asociada a la gripe (es decir, síndromes neumónicos, septicemia o exacerbación de enfermedades crónicas subyacentes) también deben recibir antivíricos lo antes posible.
- Los inhibidores de la neuraminidasa, como el oseltamivir, deben prescribirse lo antes posible (de forma ideal en las 48 horas siguientes a la aparición de los síntomas) para maximizar los beneficios terapéuticos. También puede considerarse su administración en pacientes que se presenten más tardíamente.
- Se recomienda un tratamiento durante un mínimo de 5 días, ampliables hasta que haya una mejoría clínica satisfactoria.
- Como se asocian a una prolongación de la eliminación del virus y a una inmunodepresión que aumenta el riesgo de sobreinfección bacteriana o fúngica, los corticosteroides no deben utilizarse de forma sistemática, a no ser que estén indicados por otros motivos, como el asma.
- Todos los virus gripales circulantes en la actualidad son resistentes a los antivíricos adamantínicos, como la amantadina y la rimantadina, por lo que no se recomiendan como monoterapia.
El sistema mundial OMS de vigilancia y respuesta a la gripe (SMVRG) vigila la resistencia de los virus gripales circulantes a los antivíricos para ofrecer orientaciones oportunas sobre el uso de estos fármacos en el tratamiento y, posiblemente, la profilaxis.
Prevención
La forma más eficaz de prevenir la enfermedad es la vacunación. Hay vacunas seguras y eficaces que se vienen utilizando desde hace más de 60 años. La inmunidad de origen vacunal se atenúa con el tiempo, por lo que se recomienda la vacunación anual. Las más utilizadas en el mundo son las vacunas inyectables con virus inactivados.
En los adultos sanos, la vacunación antigripal es protectora, incluso cuando los virus circulantes no coinciden exactamente con los virus vacunales. No obstante, en los ancianos la vacunación puede ser menos eficaz para prevenir la enfermedad, aunque reduce la gravedad de la enfermedad y la incidencia de complicaciones y muertes. La vacunación es especialmente importante en personas con alto riesgo y en quienes las atienden o viven con ellas.
- Embarazadas en cualquier fase de la gestación;
- Niños de 6 meses a 5 años;
- Mayores de 65 años;
- Pacientes con enfermedades médicas crónicas;
- Profesionales sanitarios.
Las vacunas antigripales son más eficaces cuando hay gran coincidencia entre los virus circulantes y los virus vacunales. Debido a la naturaleza cambiante de los virus gripales, el SMVRG —un sistema mundial de Centros Nacionales de Gripe y Centros Colaboradores de la OMS— hace un seguimiento continuo de los virus gripales circulantes en la población humana y actualiza la composición de las vacunas dos veces al año.
Durante muchos años la OMS viene actualizando sus recomendaciones sobre la composición de la vacuna trivalente, dirigida frente a los tres tipos más representativos de virus circulantes (dos subtipos de los virus gripales A y un virus B). Desde la temporada gripal de 2013-2014 en el hemisferio norte se recomienda un cuarto componente. Estas vacunas tetravalentes contienen un segundo virus del tipo B, y se espera que ofrezcan una protección más amplia frente a las infecciones por virus de la gripe de tipo B. Están disponibles varias vacunas inyectables recombinantes y con virus inactivados. También hay vacunas con virus vivos atenuados en forma de aerosol nasal.
La profilaxis con antivíricos antes o después de la exposición es posible, pero depende de varios factores, como el tipo de exposición, el riesgo asociado a ella y factores personales.
Además de la vacunación y el tratamiento antivírico, la gestión desde el punto de vista de la salud pública incluye medidas de protección personal, como:
- Lavarse las manos frecuentemente y secárselas bien;
- Mantener una buena higiene respiratoria, cubriéndose la boca y la nariz al toser o estornudar con pañuelos y desechándolos correctamente;
- Autoaislarse rápidamente en caso de malestar, fiebre u otros síntomas gripales;
- Evitar el contacto con personas enfermas;
- Evitar tocarse los ojos, la nariz y la boca.
Situación actual en Argentina
A la fecha se notificaron en Argentina al Sistema Nacional de Vigilancia de la Salud (SNVS) más de 390.000 casos de IRAs atendidos en servicios de salud, de los cuales el 65% corresponde a casos de Enfermedad Tipo Influenza (ETI) asistidos en forma ambulatoria. Actualmente el número de casos a nivel país se encuentra dentro de los parámetros esperados para la época. Respecto de la vigilancia de virus respiratorios, se estudiaron alrededor de 21.714 muestras de las cuales el 30,2% (6.560) fueron positivas para la detección de algún virus respiratorio. El porcentaje de positividad para Influenza aumentó a partir de la SE13 alcanzando actualmente al 3% del total de las muestras estudiadas. Hasta la SE14 el subtipo preponderante fue A (H3N2), mientras que desde entonces y hasta la actualidad, de las muestras tipificadas más del 55% de los casos de Influenza A corresponden al subtipo A (H1N1) y el 41% al subtipo A (H3N2), mientras que el resto corresponde a muestras no tipificadas. El virus Influenza B tuvo hasta el momento baja actividad, identificándose el linaje Yamagata. A la fecha de la publicación de esta actualización epidemiológica, no se notificaron oficialmente al Sistema Nacional de Vigilancia de la Salud fallecidos con diagnóstico confirmado de Influenza.
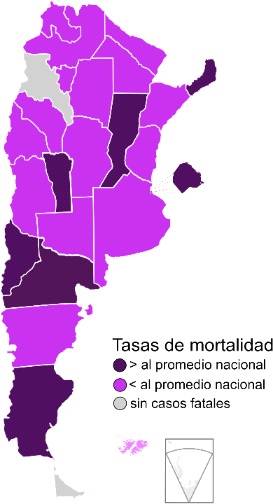
Antecedentes
Argentina presenta antecedentes de co-circulación de ambos subtipos de Influenza A (H1N1 y H3N2). Según los registros del SNVS, el patrón actual de co-circulación diferiría proporcionalmente respecto de años precedentes. La circulación de Influenza B usualmente es proporcionalmente menor a la de Influenza A en Argentina hecho que se mantiene en el escenario actual. Argentina incorporó en el año 2011 al Calendario Nacional de Vacunación la vacuna antigripal con el propósito de disminuir las complicaciones, internaciones y la mortalidad por virus Influenza en personas con riesgo.
Recomendaciones para el equipo de salud
Vacunación: Verificar y completar esquema de vacunación para Influenza de acuerdo a la edad y grupos de riesgo.
- El personal del equipo de salud,
- Embarazadas en cualquier trimestre de la gestación,
- Puérperas hasta el egreso de la maternidad (como máximo 10 días después, si no hubieran recibido la vacuna durante el embarazo),
- Niños de 6 a 24 meses,
- Personas entre 2 y 64 años con factores de riesgo (enfermedad cardiológica, pulmonar, renal crónicas, diabetes, obesidad, inmunosuprimidos)
- Personas de 65 años o mayores.
- Vigilancia: Intensificar la vigilancia epidemiológica clínica y de laboratorio según las definiciones de casos vigentes.
- Derivar dentro de las 24 horas las muestras positivas para Influenza junto con una copia de la ficha de notificación correspondiente a través del SNVS 2.0 de acuerdo a las normas IATA.
Prevención
El oseltamivir sigue siendo la droga antiviral de elección para el tratamiento de las infecciones por virus influenza. Si bien la mayor efectividad del tratamiento se ha demostrado con la administración precoz del mismo – idealmente dentro de las 48 horas del inicio de los síntomas-, hay evidencia disponible de que, en pacientes con alto riesgo de complicaciones por influenza o en pacientes con enfermedad grave o progresiva, se obtienen beneficios aun comenzando el tratamiento más tardíamente.
Indicación de tratamiento antiviral
Pacientes ambulatorios: sólo se tratan los pacientes con factores de riesgo para complicaciones por Influenza con menos de 48 horas de inicio de los síntomas. Cabe recordar que el embarazo se encuentra dentro de estos factores de riesgo, por lo que deben recibir tratamiento las mujeres embarazadas (en cualquier momento del embarazo) a iguales dosis que las mujeres no embarazadas, sin importar el tiempo de evolución ni el antecedente vacunal. Pacientes internados: se tratan todos los pacientes internados por IRA sin esperar el resultado del laboratorio.
Niños: Para el tratamiento antiviral NO se considera factor de riesgo a todo niño menor de 2 años. (Ver Factores de riesgo- Grupo 1 a 5). Pacientes internados: se tratan todos los niños con presentación grave o progresiva que requiera cuidados intensivos sin esperar el resultado del laboratorio. Si el resultado es Influenza o negativo para virus respiratorios se deberá completar tratamiento. Si se recupera otro virus, evaluar según criterio médico, gravedad y progresión de la enfermedad, edad del paciente, enfermedad de base, la posibilidad de mantener o suspender el tratamiento.
La vigilancia epidemiológica clínica y laboratorio es fundamental para detectar un incremento por encima de los niveles de notificación históricamente observados, así como detectar grupos de población particulares. Posibilita identificar los agentes etiológicos circulantes, su distribución y detectar la posible emergencia de nuevos agentes.
Recomendaciones en instituciones de salud
- Orientar la permanencia de los pacientes con cuadros respiratorios febriles en lugares definidos de la sala de espera.
- Disponer de un consultorio de febriles.
- Indicar el uso de barbijo simple al paciente con infección respiratoria aguda (IRA).
- Colocarse para la asistencia un barbijo quirúrgico.
Lavarse las manos frecuentemente con agua y jabón y secarse con una toalla de papel individual o utilizar alcohol en gel.
Evaluación clínica, radiografía de tórax (según examen clínico) y seguimiento ambulatorio o en internación según estado del paciente.
Se indicará aislamiento domiciliario por 7 días a partir del inicio de los síntomas, o más de persistir los mismos.
Control en domicilio del paciente y contactos estrechos de casos confirmados de influenza (evolución, factores de riesgo, vacunación antigripal, casos asociados).
Pacientes que requieran internación
- Se deberán observar estrictamente las medidas de protección personal, manejo de enfermos y sus secreciones según indicaciones del equipo de control de infecciones de la institución.
- Utilizar medidas de barrera que dependerán del tipo de acciones que realice. Si hubiera riesgo de salpicaduras con secreciones respiratorias, usar camisolín limpio, guantes y antiparras.
- Solo se deben usar barbijos N95, si se realizan procedimientos que generan aerosoles (broncoscopía, aspiración de secreciones traqueales e intubación endotraqueal)
- Los barbijos quirúrgicos se deben colocar y retirar fuera de la habitación del paciente.
- Se debe realizar la higiene de manos luego de retirarse los elementos de protección personal.
- Toma de muestra oportuna para estudio virológico según norma.
Recomendaciones para limitar la enfermedad en el lugar de trabajo. Higiene general
Durante el horario laboral se debe higienizar con lavandina o con alcohol al 70% los baños, picaportes de puertas de sectores de alto tránsito o de baños, teléfonos fijos, barandas de escaleras, botonera de ascensores, vajilla, otros materiales y superficies, etc.
- Asegurar que los ambientes cerrados sean ventilados en distintos horarios.
- El personal de limpieza que realiza las tareas de higiene de baños y áreas comunes lo hará con guantes desechables.
- Lavarse las manos frecuentemente con agua y jabón o utilizar alcohol en gel, especialmente después de toser o estornudar.
- Hay que evitar tocarse la boca, la nariz o los ojos, especialmente con manos sin lavar.
- Al toser o estornudar, cubrirse la nariz y boca con un pañuelo o papel descartable, con el pliegue interno del codo, para no diseminar partículas infectadas en el ambiente, y desechar el pañuelo en la basura después de su uso. Se deben lavar las manos inmediatamente después. No compartir utensilios, alimentos y bebidas (ej. mate)
- . Las personas con síntomas deben permanecer en sus domicilios sin concurrir al trabajo por 7 días, o hasta la remisión completa de los síntomas respiratorios si estos persisten más allá de ese período, y limitar el contacto con otros para evitar infectarlos.
- No automedicarse y no ingerir aspirinas.
Recomendaciones para escuelas
Las escuelas pueden servir como un centro de información que ayude a promover actividades educativas para reducir la transmisión de la gripe. Los estudiantes y el personal de las escuelas deben respetar y promover el cumplimiento de las medidas de higiene individual y ambiental para reducir la propagación de la gripe:
- Cubrir nariz y boca con un pañuelo al toser o estornudar. Desechar el pañuelo en la basura después de su uso.
- Lavarse las manos con frecuencia con agua y jabón, especialmente después de toser o estornudar. En caso de estar disponible, puede utilizarse alcohol en gel.
- No tocar los ojos, nariz o boca con manos sin lavar.
- Evite estar en contacto estrecho con personas que están enfermas con cuadros respiratorios.
- Mantener la higiene de superficies particularmente en los lugares o elementos que sean de uso público (mesas, computadoras, teléfonos, barandas, utensilios, baños y cocinas, etc.)
- Airear y ventilar los ámbitos concurridos, aún con temperaturas bajas. El personal de las escuelas debe estar atento de observar si los alumnos presentan síntomas de gripe y comunicar a los respectivos padres y referentes de Salud escolar.
- El cierre de escuelas no ha resultado ser una medida eficaz.
Recomendaciones generales a la población para evitar la transmisión viral
Es fundamental recordar la importancia de la PARTICIPACIÓN SOCIAL en el control de las infecciones respiratorias agudas, por ello, es necesario que el equipo de salud transmita claramente los siguientes puntos:
- Lavar frecuente las manos con agua y jabón.
- Cubrir con el codo la boca y la nariz al toser y estornudar y lavarse las manos inmediatamente.
- Tirar a la basura los pañuelos descartables inmediatamente después de usarlos.
- No compartir cubiertos ni vasos.
- Limpiar las superficies que tocan los enfermos con agua y detergente o jabón, o alcohol al 70%.
- Cumplir rigurosamente el aislamiento domiciliario por siete días de los pacientes con influenza, para evitar el contagio, sobre todo a niños y ancianos convivientes.
- Las personas que cuidan a un paciente con Influenza, deben protegerse higienizándose frecuentemente las manos y tapándose la boca y la nariz.
- Ventilar bien la casa cuando sea posible.
- No es necesario utilizar barbijos.
- Recomendar la vacunación antigripal a aquellas personas que pertenecen a grupos de riesgo.
Licenciada Luciana Casal / MN 72694
Bibliografía
-Dirección Nacional de Epidemiologia (junio de 2019)
-(Sociedad Americana de Epidemiología para el Cuidado de la Salud) Guía provisional sobre precauciones de control de la infección por el virus de influenza A (cepa porcina) H1N1 en las Instituciones de salud.
-OMS
-Ministerio de Salud de la Nación
Foto: Unsplash








